Методика трансконъюнктивальной бесшовной витректомии, разработанная Fujii с соавт., является одним из наиболее инновационных направлений витреоретинальной хирургии.
При этой методике трансконъюнктивально, через склеру в области pars plana, устанавливаются 3–х полиамидные микроканюли. Затем через эти канюли в витреальную полость вводятся витреоретинальные инструменты и инфузионная трубка.
Использование самых тонких инструментов 25G позволяет уменьшить травмирование склеры и обойтись без наложения швов.
Благодаря минимизации повреждения тканей глаза, отсутствию необходимости в наложении швов, уменьшению послеоперационного астигматизма и более коротким срокам реабилитации больных методика 25G быстро завоевала значительное число сторонников.
Многие витреоретинальные хирурги хотя и соглашаются с вышеуказанными преимуществами, однако не используют методику в своей практике или применяют ее только при наличии тех или иных показаний. Причиной этого наиболее часто называется то, что инструменты 25G обладают излишней гибкостью для выполнения многих сложных задач, стоящих перед хирургом при операциях на сетчатке и стекловидном теле.
Нами разработана методика трансконъюнктивальной бесшовной витректомии с использованием инструментов 23G, позволяющая решить ряд актуальных проблем и открыть новые возможности для лечения витреоретинальной патологии.
В нашей методике 23G, как и при методике 25G, трансконъюнктивально вводятся 3 микроканюли.
Разрезы же производятся не перпендикулярно поверхности склеры (т.е. заднему полюсу), а под углом 30-40°, параллельно лимбу.
Туннельная форма разреза способствует его самостоятельному закрытию после удаления канюли.
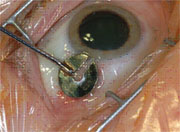
Рис.1
Описание методики
В начале процедуры конъюнктива смещалась нами на 1-2 мм в сторону (параллельно роговичному лимбу) в нижневисочном, верхневисочном и верхненосовом квадрантах. Смещение конъюнктивы осуществлялось при помощи специальной давящей пластины (DORC, Zuidland, Нидерланды), крепко прижимающей ее к склере (Рис.1). Затем в 3,5мм от корнеосклерального лимба под углом 30-40° сквозь конъюнктиву, склеру и pars plana вводился специальный стилетный нож 23G (угол 45°) (Рис.2). Образовавшиеся склеральные туннели направлены параллельно корнеосклеральному лимбу, их ширина 0.72мм .
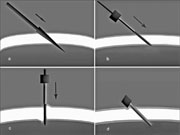
Рис.2
Как во время выполнения разреза, так и в момент удаления стилетного ножа, давящую пластину необходимо жестко удерживать в первоначальном положении для предотвращения проскальзывания конъюнктивы относительно склеры. Если произойдет смещение, то впоследствии установить месторасположения разрезов будет трудно, если не невозможно. Затем через разрез в конъюнктиве в склеральный туннель при помощи специально разработанного тупого приспособления для введения (DORC) внедряется стальная микроканюля длина (без головки) - 4мм, внутренний диаметр - 0.65мм, внешний диаметр - 0.75мм.).

Рис.3
Оригинальное приспособление для введения канюли представляет собой не привычный конусовидный трокар, а тупой шпателеобразный инструмент с цилиндрическим наконечником, являющимся держателем для канюли. Для облегчения проникновения инструментов внешние отверстия 2-х из 3-х канюлей имеют воронкообразную форму (Рис. 3).
В ходе операций, выполненных по нашей методике трансконъюнктивальной бесшовной витректомии, был использован широкий спектр витреохирургических инструментов и аксессуаров 23G. Среди них: витректоры, широкоугольные эндоосветители, рефлюксные инструменты, концезахватывающие пинцеты, ножницы, эндолазерные и эндодиатермические зонды.
Пневматический (или электромагнитный) витректор присоединялся к витректомическому устройству (Associate, DORC). Использовалась скорость резания до 1.200 в минуту, показатель всасывания - до 500 mmHg.
Пациенты
Трансконъюнктивная бесшовная витректомия с инструментом 23 калибра была выполнена нами на 41 глазу.
Показаниями для витректомии являлись макулярная патология (складки в 12-ти случаях, отверстия в 11-ти случаях), диабетическая ретинопатия различных стадий в 9-ти, регматогенная отслойка сетчатки в 8-ми и тромбоз центральной вены сетчатки в 1 случае. В 22-х случаях в конце операции была проведена тампонада газом.
В 7 случаях в ходе операции с помощью стандартной канюли в глаз вводилась перфторуглеродная жидкость. Запорный кран инфузионной трубки при этом был открыт для обеспечения оттока избытка жидкости из витреальной полости.
На 14-ти глазах в рамках одного вмешательства проводилась витректомия и факоэмульсификация с имплантацией заднекамерной ИОЛ. В этих случаях 3 канюли были установлены перед факоэмульсификацией. На время хирургии катаракты отверстия закрывались заглушками. В 10-ти случаях витректомия проводилась на глазах с прозрачным хрусталиком, 16 глаз на момент операции уже были псевдофакичными.
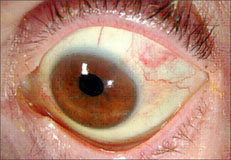
Рис.4
На заключительном этапе операции канюли удалялись из склеральных туннелей. Для отделения конъюнктивального и склерального разрезов конъюнктива сдвигалась при помощи ватного шарика.
После операции пациент получал антибиотики и кортикостероидные препараты в виде глазных капель; инъекционное введение каких-либо препаратов не проводилось.
Осмотр пациентов проводился 1 раз в день в течение первых 4-х дней после операции, а затем не реже 1 раза в месяц. Период наблюдения составил от 4-х до 11-ти недель.
Примерно в 1/3 случаев (15 из 41) в результате склерального разреза стилетным ножом было отмечено лишь микрокровотечение из эписклеральных сосудов. Его интенсивность была столь мала, что применение диатермокоагуляции ни разу не потребовалось. Кровотечение всегда прекращалось после помещение канюли внутрь туннельного разреза.
Давящая пластина (DORC) позволила успешно ввести канюли во всех случаях.
Ни в одном случае каких-либо осложнений связанных с введением и использованием канюль отмечено не было. Даже при работе на дальней периферии, когда на канюли оказывалось весьма значительное воздействие в ходе интраоперационных манипуляций, не было ни одного случая их проскальзывания или потери. Ни в факичных ни в псевдофакичных глазах не было ни одного случая повреждения задней капсулы, связанного с использованием канюль.
Наш опыт показал, что инструменты 23G могут быть эффективно использованы при всех манипуляциях в т. ч. и на дальней периферии.
Некоторая гибкость инструментов ни в коей мере не затрудняла и не ограничивала действий хирурга.
Удаление канюлей иногда приводило лишь к незначительному кровотечению под конъюнктиву из эписклеральных сосудов, в единичных случаях из самого разреза. Также в единичных случаях наблюдалось скопление жидкости (не газа!) в области разреза. Источником кровотечения являлись эписклеральные сосуды. Кровотечение происходило главным образом из эписклеральных сосудов, редко из самого туннеля.
Остановка кровотечение быстро достигалась легким прижатием ватным шариком. Небольшие гематомы, наблюдаемые в некоторых случаях, обычно рассасывались в течение 2-3-х дней после операции.
В послеоперационном периоде измерения аппланационным тонометром Haag-Streit Goldmann у всех пациентов выявили нормальные или незнасительно повышенные показатели ВГД. Ни один из оперированных глаз не имел ВГД ниже 12 mmHg. Не отмечено ни одного случая субконъюнктивального скопления газа. В 2-х глазах с пролиферативной диабетической ретинопатией в первые дни после операции было обнаружено небольшое кровоизлияние в стекловидное тело.
Во всех глазах оперированных по поводу отслойки сетчатки удалось достичь ее прилегания.
Таким образом, в разработанной нами методике бесшовной витректомии с использованием инструментов 23G удается одновременно сочетать как позитивные стороны более стабильных инструментов большего диаметра, так и все преимущества малой инвазивности более тонких инструментов. Мы считаем, что методика 23G может быть рекомендована в качестве альтернативы существующим в настоящее время подходам.
Рисунки.
Рис.1 Специально сконструированная давящая пластина для крепкого прижатия конъюнктивы к склере во время использования стилетного ножа и введения микроканюли.
Рис.2 Этапы формирования туннельного надреза и введения микроканюли:
а) стилетный нож 23G вводится сквозь конъюнктиву, склеру под углом 30-45°;
b) приспособление для введения помещается в туннельный разрез;
с) для введения микроканюли в туннель, приспособление для введения движется первоначально под углом (тангенциально), а затем перпендикулярно склеральной поверхности;
d) микроканюля в месте туннельного разреза после удаления приспособления для введения.
Рис. 3 Воронкообразное наружное отверстие головки канюли для облегчения проникновения инструментов.
Рис. 4 Глаз через 1 сутки после операции.





